АНОМАЛИЯ АРНОЛЬДА-КИАРИ
Общие сведения
Аномалия, или мальформация Арнольда–Киари (аномалия Киари) – врожденная аномалия развития цервико-медуллярного (краниовертебрального) перехода, заболевание, при котором структуры головного мозга, расположенные в задней черепной ямке, опущены в каудальном направлении и выходят через большое затылочное отверстие. Данное заболевание в подавляющем большинстве случаев характеризуется смещением миндалин мозжечка ниже уровня большого затылочного отверстия.
Нередко аномалия Арнольда-Киари сопровождается возникновением вторичной сирингомиелии шейного отдела спинного мозга (скоплением спинномозговой жидкости в центральном канале спинного мозга с последующим его сдавлением изнутри).
Имеются данные, свидетельствующие о роли генетического фактора в этиологии этого синдрома. Эктопия (смещение вниз) миндалин мозжечка в затылочное отверстие была обнаружена у трех монозиготных близнецов. До сих пор аномалия Киари остается заболеванием, об этиологии которого нет единого мнения.
Ряд авторов считает, что аномалия Киари связана с уменьшенным размером задней черепной ямки, приводящим к тому, что по мере роста расположенных в ней структур они начинают выходить через затылочное отверстие. Другие исследователи предполагают, что аномалия Киари развивается в результате увеличенных размеров головного мозга, который при этом как бы выталкивает содержимое задней черепной ямки через затылочное отверстие.
Классификация аномалии Арнольда-Киари
Мальформация Киари I типа – смещение миндалин мозжечка вниз через большое затылочное отверстие к верхним отделам спинного мозга. Этот тип мальформации иногда сопровождается гидромиелией (расширение центрального канала спинного мозга на шейном и грудном уровнях) и обычно проявляется в подростковом или взрослом возрастах. У подростков главные симптомы - нарушение сгибания и снижение силы в руках, утрата болевой и температурной чувствительности в верхней половине туловища и руках. Взрослые обычно жалуются на боль в шейно-затылочной области, возрастающую при кашле, а также боль в руках.
Мальформация Киари II типа характеризуется смещением червя мозжечка, миндалин, четвертого желудочка и продолговатого мозга (части ствола мозга) в большое затылочное отверстие. Данный тип аномалии Киари гораздо чаще сопровождается гидромиелией, чем тип при первом виде и практически всегда связан с миеломенингоцеле. Миеломенингоцеле – это врожденное нарушение закрытия спинного мозга и позвоночника во время формирования плода. Симптомы этой мальформации очевидны и проявляются обычно сразу после рождения вместе с короткими эпизодами прекращения дыхания, сниженным глоточным рефлексом, непроизвольными и быстрыми движениями глазных яблок вниз, снижением силы в руках.
Мальформация Киари III типа заключается в тяжелом смещении (фактически пролапсе) мозжечка и части ствола мозга с мозговыми оболочками в менингоцеле, расположенное в шейно-затылочной области и нередко бывает малосовместимым с жизнью.
Мальформации Арнольда–Киари II и III типов дебютируют в раннем детском возрасте и могут сочетаться с другими пороками развития организма.
Диагностика аномалии Арнольда-Киари
Аномалия Киари в зависимости от времени течения болезни и тяжести тех или иных структурных изменений в области задней черепной ямки может проявляться головной болью в затылке, болью в шейном отделе, головокружением, нистагмом, обмороками, дизартрией, мозжечковой атаксией, парезом гортани, снижением слуха и ушным шумом, нарушением зрения, дисфагией, дыхательными апноэ, расстройствами чувствительности, гипотрофией мышц и тетрапарезом.
Клинические проявления аномалии Киари I типа проявляются чаще всего в юношеском, либо в зрелом возрасте. Эти проявления укладываются в такие неврологические синдромы, как церебеллобульбарный, ликворогипертензионный, сирингомиелический, синдромы повреждения черепных нервов.
Ликворогипертензионный синдром проявляется головной болью, обычно субокципитальной, и болью в шее, усиливающейся при кашле, чихании и напряжении, застойными дисками зрительных нервов.
Стволовые нарушения и расстройства функций черепных нервов проявляются в виде неустойчивых осциллопсий, тригеминальной дизестезии, снижения слуха, шума в ушах, головокружения, дисфагии, остановки дыхания во время сна, периодических обмороков (часто связанных с кашлем), нарушения контроля над ЧСС, АД при переходе из горизонтального положения в вертикальное, могут наблюдаться атрофия половины языка, паралич голосовых связок, стридор, спастический или комбинированный (больше в верхних конечностях) тетрапарез.
Мозжечковые расстройства — нистагм, дизартрия, атаксия. Симптомы, связанные с сирингомиелическими кистами в шейном и грудном отделах спинного мозга — онемение, расстройство чувствительности, обычно по диссоциированному типу, а также нейроартропатия, нарушение функций тазовых органов, отсутствие брюшных рефлексов, мышечная гипотрофия.
Аномалия Киари II типа манифестирует у новорожденных и в раннем детском возрасте такими симптомами, как апноэ, стридор, билатеральный парез голосовых связок, нейрогенная дисфагия с назальной регургитацией, цианоз во время кормления, нистагм, гипотония, слабость, спастика в верхних конечностях, что может прогрессировать вплоть до тетраплегии. Мальформация Киари III типа относится к тяжелым порокам, встречается редко и малосовместима с жизнью.
Стандартное рентгенологическое исследование может выявить лишь косвенные признаки мальформации Киари, компьютерная томография также не дает четкой визуализации мягкотканных структур. Широкое внедрение МРТ в клиническую практику позволило решить большинство проблем, связанных с диагностикой аномалии Киари. Этому способствовали хорошая визуализация структур задней черепной ямки, краниовертебрального перехода, спинного мозга, отсутствие артефактов от костных структур.
Аномалия Киари I типа диагностируется путем проведения МРТ головного мозга, шейного и грудного отделов позвоночника мощностью томографа не менее 1.5 Тесла, основными критериями для МР-диагностики служат: степень (длина) смещения миндалин мозжечка ниже линии Чемберлена (линия, проведенная от заднего края большого затылочного отверстия до твердого неба), оценка состояния большой цистерны мозга, состояния мозговых желудочков, наличие или отсутствие интрамедуллярных кист (гидромиелия) шейного и грудного отделов спинного мозга.
Лечение аномалии Арнольда-Киари
При незначительном опущении миндалин мозжечка (как правило, не более 6-7 мм) больные обычно наблюдаются у невролога, при наличии каких-либо минимально выраженных проявлениях получают курсы консервативного лечения.
Аномалия Киари, сопровождающаяся более выраженным опущением миндалин мозжечка, сдавлением большой цистерны мозга, особенно при появлении вторичной сирингомиелии шейного отдела спинного мозга в сочетании со стойким болевым синдромом или неврологическим дефицитом, подлежит хирургическому лечению.
Хирургическое лечение мальформации Киари I типа заключается как правило в декомпрессии задней черепной ямки. Такая операция выполняется под общей анестезией и состоит в удалении части затылочной кости, а также задних половин первого и иногда второго шейных позвонков до того места, куда спускаются миндалины мозжечка. Опущенные миндалики мозжечка при этом также резецируются, чем достигается устранение компрессии ствола мозга. Эта эффективная операция расширяет большое затылочное отверстие и устраняет сдавление ствола мозга, спинного мозга и миндалин мозжечка. Во время операции открывается и расширяется твердая мозговая оболочка краниовертебрального перехода, в которую по периметру вшивается заплатка из искусственного заменителя оболочки или аутофасции для более свободного прохождения ликвора.
Прогноз при Аномалии Арнольда-Киари
Эффективность хирургической декомпрессии составляет от 50 до 85% по данным разных авторов. Необходимо помнить, что хирургическое лечение лучше проводить до развития грубых неврологических нарушений, так как после проведения хирургического лечения восстановление функций не всегда происходит полностью, и основной задачей хирургии является стабилизация неврологического статуса пациента и недопущение дальнейшего прогрессирования заболевания.
Профилактика
При незначительном опущении миндалин мозжечка (как правило, не более 6-7 мм) больные длительно наблюдаются у невролога, получают курсы консервативного лечения. Таким пациентам важно ограничивать все виды осевых нагрузок, особенно сопровождающихся резкими сотрясениями и поднятием тяжестей.
В послеоперационном периоде очень важно регулярно наблюдаться у оперирующего хирурга и местного невролога и вовремя выполнять контрольное МРТ головного мозга и шейного отдела позвоночника.
ВОЗМОЖНОСТИ ОТДЕЛЕНИЯ НЕЙРОХИРУРГИИ РКБ ФГБУЗ ЮОМЦ ФМБА РОССИИ В ЛЕЧЕНИИ АНОМАЛИИ АРНОЛЬДА-КИАРИ
В нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА России производятся современные нейрохирургические операции при аномалии Арнольда-Киари I типа у взрослых пациентов.
Данные операции выполняются с применением основных принципов микронейрохирургии и включают обязательное использование высокоскоростных алмазных боров, операционного микроскопа, микрохирургической техники, современных расходных материалов для надежной расширенной пластики и герметизации твердой мозговой оболочки краниовертебрального перехода.
Руководитель отделения нейрохирургии, врач-нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич на современном уровне производит следующие виды нейрохирургических вмешательств при аномалии Арнольда-Киари I типа разной степени сложности у взрослых пациентов:
- срединная субокципитальная краниотомия, декомпрессия задней черепной ямки и краниовертебрального перехода с резекцией задней дужки первого шейного позвонка, расширяющая пластика твердой мозговой оболочки краниовертебрального перехода с помощью современного искусственного импланта (протеза оболочки) или фрагментом аутофасции;
- срединная субокципитальная краниотомия, декомпрессия задней черепной ямки и краниовертебрального перехода с резекцией задней дужки первого шейного позвонка, микрохирургический арахнолизис большой цистерны мозга с восстановлением ликвородинамики, расширяющая пластика твердой мозговой оболочки краниовертебрального перехода с помощью современного искусственного импланта (протеза оболочки) или фрагментом аутофасции;
- срединная субокципитальная краниотомия, декомпрессия задней черепной ямки и краниовертебрального перехода с резекцией задней дужки первого шейного позвонка, микрохирургический арахнолизис большой цистерны мозга с микрохирургической субпиальной резекцией выраженно дистопированных и гипертрофированных миндалин мозжечка с восстановлением ликвородинамики, расширяющая пластика твердой мозговой оболочки краниовертебрального перехода с помощью современного искусственного импланта (протеза оболочки) или фрагментом аутофасции;
Все перечисленные виды операций выполняются в отделении по линии высокотехнологичной медицинской помощи (ВМП, ВМП-ОМС) и обязательного медицинского страхования (ОМС).
«Делаем максимально возможное!»
Клинические случаи
НЕЙРОХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ АНОМАЛИИ АРНОЛЬДА-КИАРИ С УМЕРЕННО ВЫРАЖЕННОЙ КАУДАЛЬНОЙ ДИСТОПИЕЙ МИНДАЛИН МОЗЖЕЧКА.
Больной 45 лет.
Диагноз клинический: Аномалия Арнольда-Киари I типа. Прогрессирующая каудальная дистопия гипертрофированных миндаликов мозжечка с компрессией большой цистерны мозга, нижних отделов IV желудочка, продолговатого и спинного мозга. Выраженный общемозговой, вестибуло-атаксический синдром.
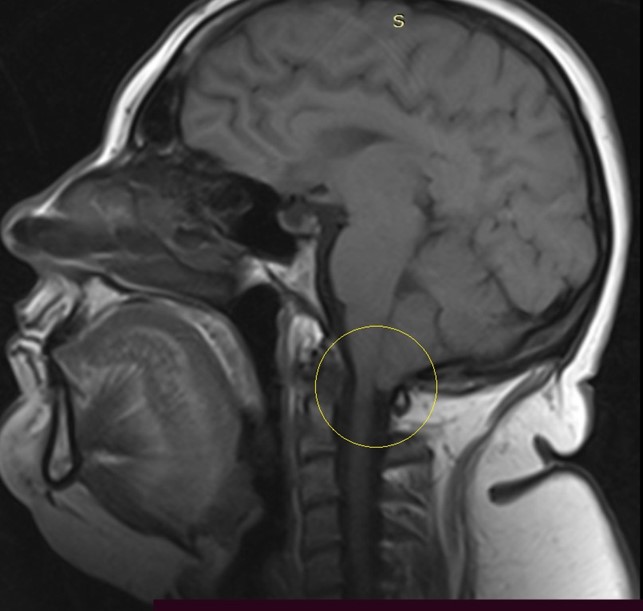
Данные МРТ-исследования головного мозга, краниовертебрального перехода и верхнешейного отдела позвоночника больного до операции:
Больному выполнена нейрохирургическая операция по линии ОМС:
- Иссечение участка широкой фасции правого бедра в качестве аутотрансплантата.
- Срединная субокципитальная краниотомия, декомпрессия задней черепной ямки и краниовертебрального перехода с резекцией задней дужки атланта, менингоарахнолизис большой цистерны мозга, микрохирургическая субпиальная резекции миндаликов мозжечка, аутопластика дуральной воронки краниовертебрального перехода аутотрансплантатом широкой фасции бедра.
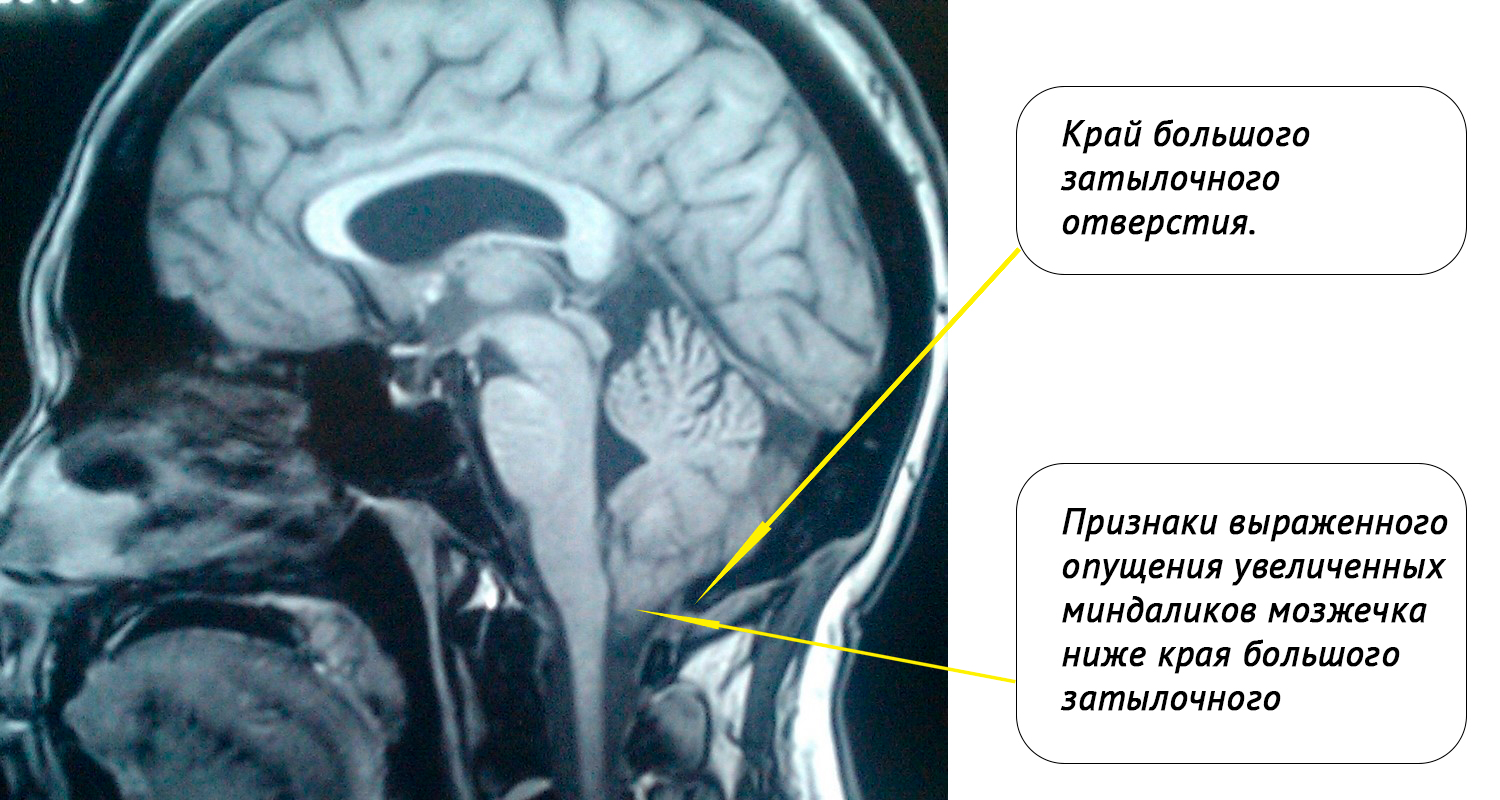
МРТ-контроль головного мозга, краниовертебрального перехода и верхнешейного отдела позвоночника у данного больного спустя 1.5 года после операции:
Результат лечения:состояние больного при осмотре спустя 1.5 года после операции вполне удовлетворительное, полностью реабилитирован.
НЕЙРОХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ СЛОЖНОЙ АНОМАЛИИ АРНОЛЬДА-КИАРИ В СОЧЕТАНИИ С ВТОРИЧНОЙ СИРИНГОМИЕЛИЕЙ.
Пациентка 63-х лет.
Диагноз клинический: Аномалия Арнольда-Киари I типа. Прогрессирующая каудальная дистопия гипертрофированных миндаликов мозжечка с компрессией большой цистерны мозга, нижних отделов IV желудочка, продолговатого и спинного мозга. Вторичная протяженная сирингомиелия шейного отдела спинного мозга. Умеренно выраженный бульбарный синдром. Вестибуло-атаксический синдром. Цервикалгия, цервикобрахиалгия. Прогрессирующий парез в руках.
Данные МРТ-исследования головного мозга и шейного отдела до операции:
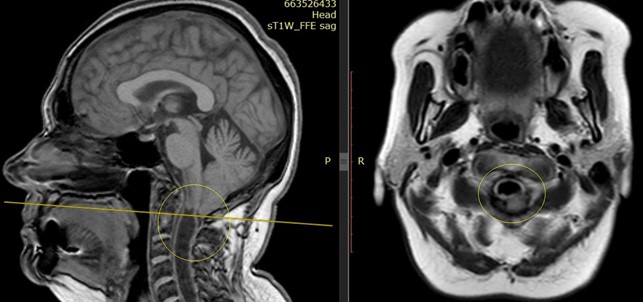
Больной выполнена нейрохирургическая операция по линии ВМП-ОМС: срединная субокципитальная краниотомия, декомпрессия задней черепной ямки и краниовертебрального перехода с резекцией задней дужки атланта, щадящей аркотомией С2-позвонка, менингоарахнолизис большой цистерны мозга с микрохирургической субпиальной резекцией выраженно дистопированных и гипертрофированных миндалин мозжечка, аллопластика твердой мозговой оболочки краниовертебрального перехода с помощью искусственного заменителя.
Интраоперационная картина (с комментариями):
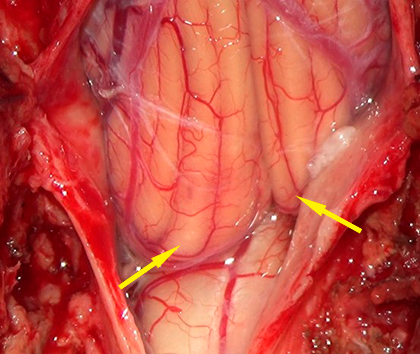
Картина во время операции после декомпрессии задней черепной ямки и краниовертебрального перехода, вскрытия твердой оболочки краниовертебрального перехода.
Миндалины мозжечка гипертрофированы, низко опущены вплоть до второго шейного позвонка и заполняют всю большую цистерну мозга, сдавливая продолговатый мозг и верхнешейный отдел спинного мозга.
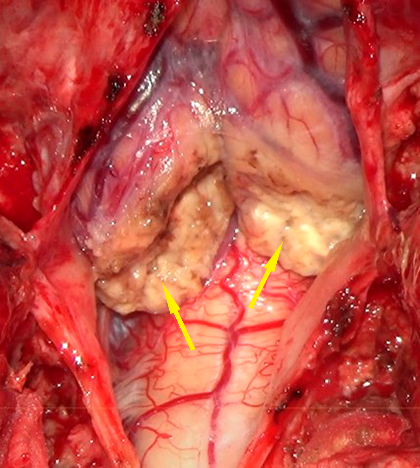
Картина во время операции после микрохирургической субпиальной резекции миндалин мозжечка с обеих сторон.
Большая цистерна мозга и апертура выхода из IV желудочка освобождена, поступление ликвора свободное.
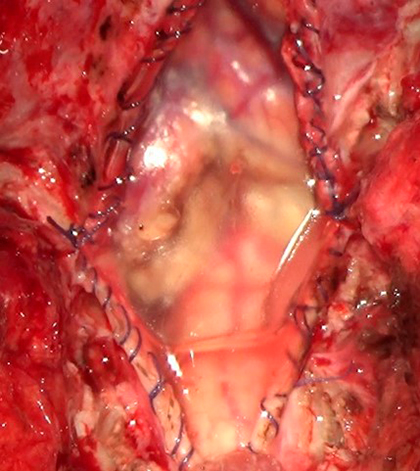
Окончательный этап операции: состояние после тотальной декомпрессии задней черепной ямки и краниовертебрального перехода, удаления миндалин мозжечка.
Дуральная воронка краниовертебрального перехода расширена, по периметру в нее вшит искусственный заменитель твердой оболочки непрерывным атравматичесим швом.
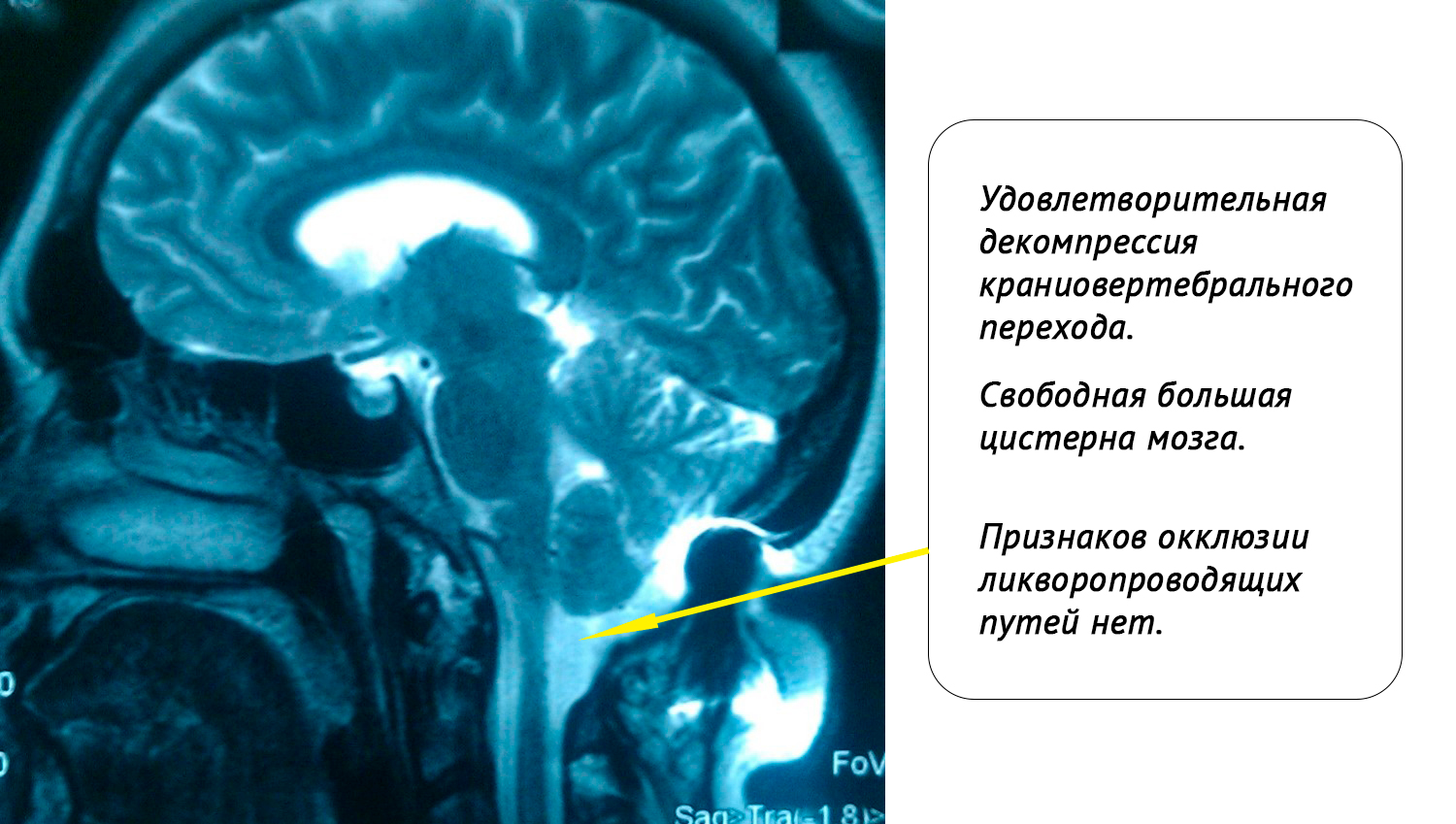
Ниже представлены МРТ-данные больной через один год после операции (отмечается уменьшение выраженности сирингомиелитической кисты шейного отдела спинного мозга, краниовертебральный переход и ликворопроводящие пути свободные):
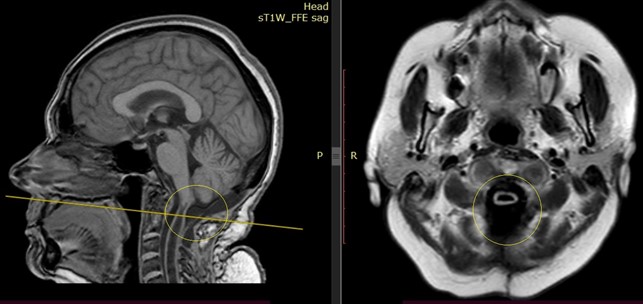
Результат лечения:спустя год после операции состояние больной удовлетворительное, отмечается регресс патологической неврологической симптоматики, проходит регулярное нейрореабилитационное лечение.
