Поясничный остеохондроз – это сложное заболевание, которое у разных людей и в разных возрастных группах проявляется очень по-разному. При этом основной проблемой являются те проявления осложненного остеохондроза, которые не поддаются лекарственному лечению вызывают серьезные страдания пациентов и требуют хирургического вмешательства.
Существуют различные способы лечения поясничного остеохондроза. Поясничный остеохондроз – это прогрессирующее каскадно развивающееся заболевание, которое в зависимости от той или иной стадии развития и ее проявлений, требует соответственно разных подходов хирургического лечения.
Хирургическое лечение при поясничном остеохондрозе проводится, как правило, в случае неэффективности обычного консервативного лекарственного лечения при следующих заболеваниях:
- грыжа межпозвоночного диска (на одном или нескольких уровнях).
- рецидив грыжи межпозвоночного диска.
- рубцово-спаечный эпидурит.
- спинальный стеноз (сужение позвоночного канала) на одном или нескольких уровнях, с одной или двух сторон.
- дегенеративный спондилолистез (смещение одного позвонка относительно другого).
Есть много разных подходов в хирургическом лечении поясничного остеохондроза в зависимости от его клинических (жалобы больного, неврологические симптомы) и морфологических (данные рентген-, СКТ- и МРТ-исследований) проявлений.
Декомпрессивно-стабилизирующие операции на поясничном отделе позвоночника относятся к так называемой «большой» спинальной хирургии и выполняются тогда, когда невозможно или противопоказано выполнять минимально инвазивные операции (такие как, радиочастотная денервация межпозвоночных суставов, чрезкожная нуклеопластика, микрохирургическое удаление грыжи диска, микродекомпрессия позвоночного канала и т.п.), или когда возможности минимально инвазивных операций уже исчерпаны.
Основа декомпрессивно-стабилизирующих операций на поясничном отделе позвоночника состоит в том, что во время течения операции первым этапом выполняют декомпрессию невральных структур (то есть удаление части заднего опорного комплекса позвонка с освобождением сдавленных нервных корешков), вторым этапом, как правило, выполняется удаление пораженного межпозвоночного диска с его полной заменой специальным протезом диска (кейджем), и наконец третьим этапом проводится задняя стабилизация необходимых позвоночно-двигательных сегментов с помощью специальной погружной металлоконструкции.
Ниже представлена наглядная схема основных этапов декомпрессивно-стабилизирующей операции при поясничном остеохондрозе.
Здесь приводятся некоторые клинические примеры пациентов, которым в отделении нейрохирургии РКБ были выполнены декомпрессивно-стабилизирующие оперативные вмешательства по поводу поясничного остеохондроза.
Больной М., 64 года, житель Ставропольского Края.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Остеохондроз пояснично-крестцового отдела позвоночника. Полидискоз. Рецидив грыжи диска L4-L5 слева. Рубцово-спаечный эпидурит. Радикулопатия L5 слева. Стеноз позвоночного канала на уровне L4-L5. Стойкий выраженный рецидивный болевой корешковый синдром L5 слева. Нарушение статики и динамики позвоночного столба. Значительное нарушение функции ходьбы. МКБ-10: М51.1.
Особенности течения заболевания.
Был оперирован впервые в 2011 году по поводу секвестрированной грыжи диска L4-L5 слева. Спустя 3 года после резкой физической нагрузки возник рецидив грыжи диска, подтвержденный данными МРТ-исследования. Госпитализирован в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватен. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в руках – норма. Снижение силы в левой стопе до 4 баллов. Сухожильные рефлексы с рук и ног D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на пояснице, больше слева. Дефанс паравертебральных мышц поясничного отдела с обеих сторон, больше слева. Значительное ограничение активных движений в поясничном отделе. Симптом Ласега резко положительный слева, умеренно положительный справа. Стойкий выраженный болевой корешковый синдром. Гипестезия в зоне иннервации дерматома L5 слева. Значительное нарушение функции ходьбы. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные рентген- и МРТ-исследования больного до операции:
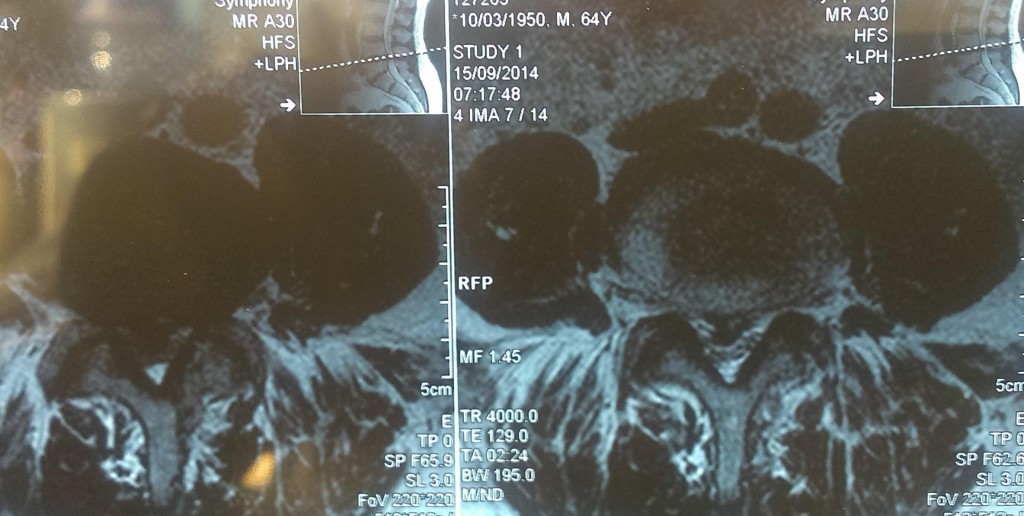
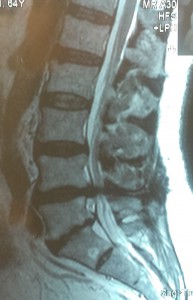
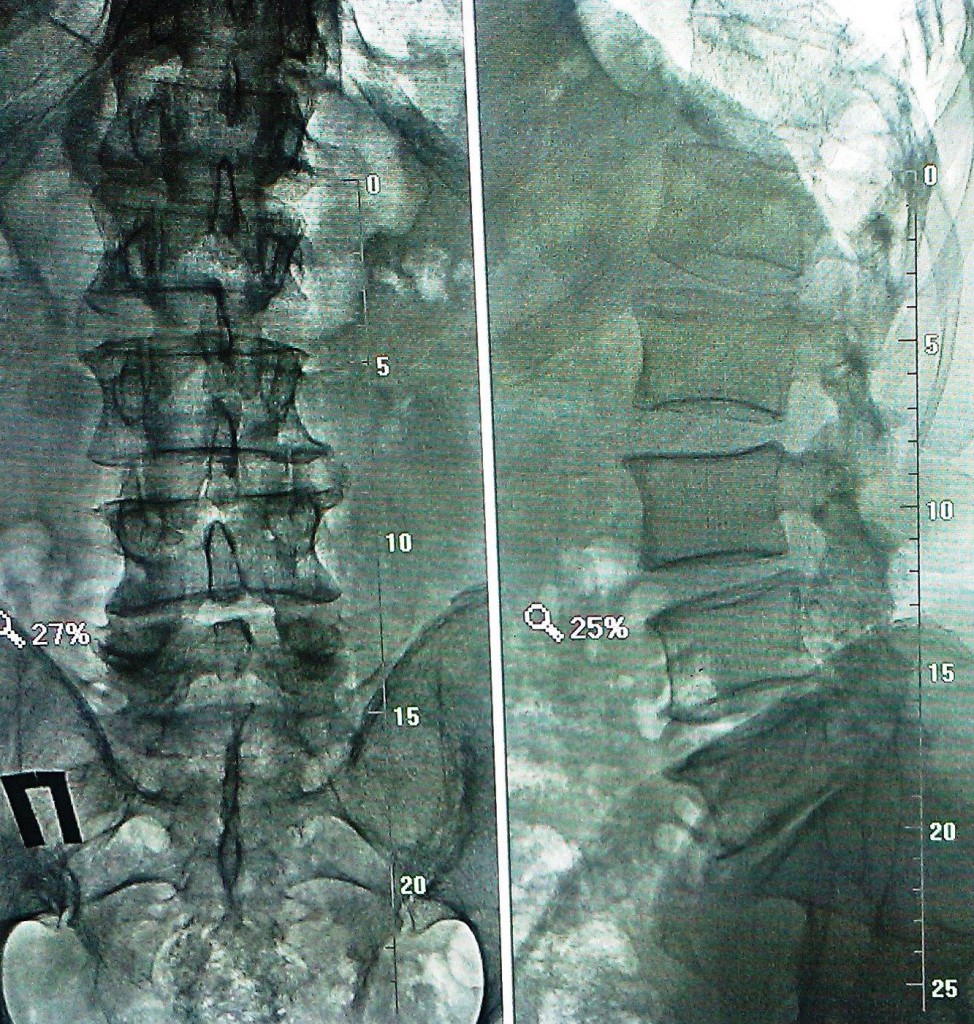
Пациенту в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: Задняя срединная люмботомия L3-S1, фасетэктомия L4-L5 слева, менигорадикулолиз с удалением рубцов, дискэктомия L4-L5, устранение комбинированного дегенеративного стеноза ПСМК на уровне L4-L5, декомпрессия дурального мешка и корешка L5 слева, межтеловой спондилодез L4-L5 кейджем Capstone Peek 14х26 мм, задняя стабилизация сегмента L4-L5 четырехвинтовой транспедикулярной системой Medtronic (TLIF L4-L5 слева).
Оперировали – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич и руководитель нейрохирургического отделения №3 ККБ г. Краснодар, врач-вертебролог высшей категории, кандидат медицинских наук Басанкин Игорь Вадимович.
Особенность данного случая состоит в том, что:
- во-первых, выбран именно данный метод операции, так как повторное микрохирургическое удаление рецидива грыжи в условиях минидоступа и обилия рубцов, имело большой риск повреждения нервных корешков,
- во-вторых, если бы даже была успешна выполнена повторная микрохирургическая операция, то риск повторного рецидива был бы также весьма высоким, так как адекватного удаления большей части поврежденного диска не было бы достигнуто,
- в-третьих, примененный нами у данного пациента оперативный подход, который называется в мировой литературе TLIF (Transforaminal Lumbar Interbody Fusion – трансфораменальный поясничный межтеловой спондилодез), позволил реализовать цели декомпрессии сдавленного нервного корешка, полного удаления поврежденного диска, замены диска и межтеловой стабилизации специальным кейджем и надежной задней стабилизации больного сегмента поясничного отдела позвоночника.
Ниже представлены послеоперационные рентгеновские снимки:
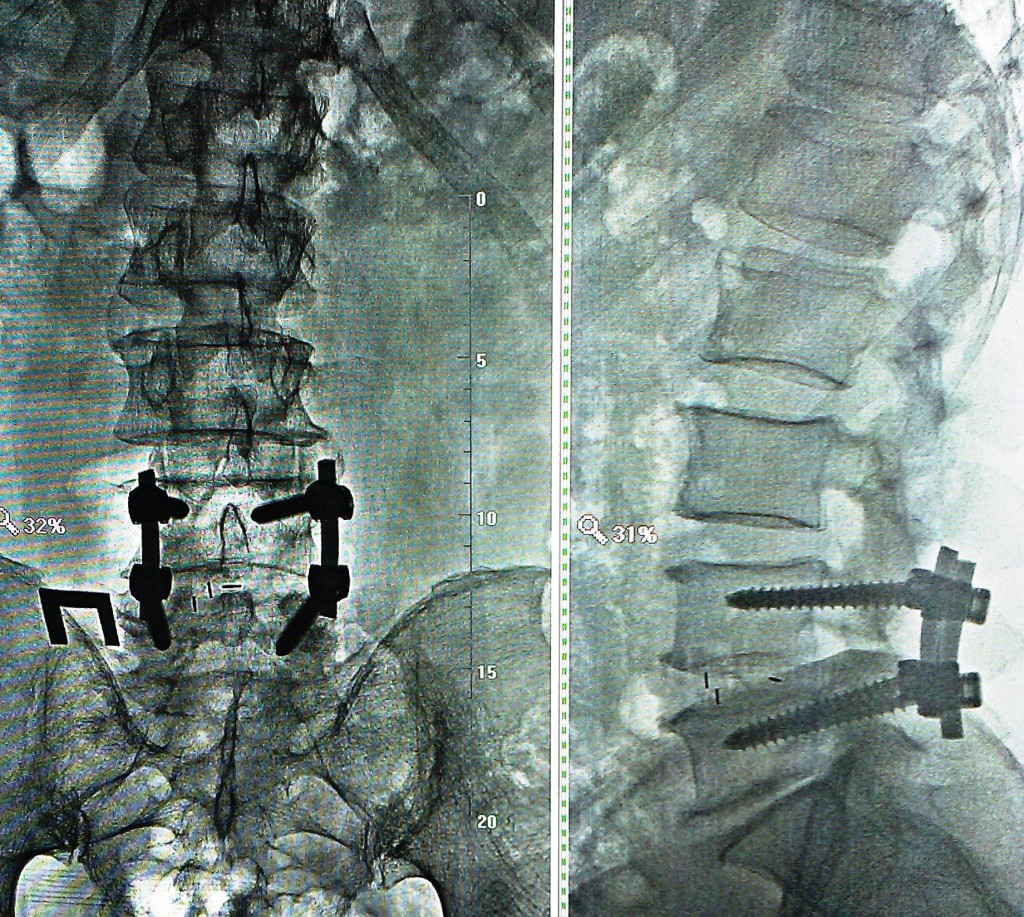
Течение послеоперационного периода гладкое, без осложнений.
Больной выписан из отделения на 10-е сутки после операции в удовлетворительном состоянии с существенным регрессом болей, полным восстановлением функции нормальной ходьбы.
Больная Л., 50 лет, жительница Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Распространенный остеохондроз пояснично-крестцового отдела позвоночника. Полидискоз. Состояние после удаления грыжи диска L5-S1 слева. Рубцово-спаечный эпидурит L5-S1 слева. Грыжи дисков L3-L4, L4-L5 слева. Ретролистез L5. Комбинированный дегенеративный стеноз ПСМК на уровне L3-S1. Выраженный стойкий болевой корешковый синдром L5-S1 слева. Радикулопатия L5-S1 слева. Умеренное ограничение функции ходьбы. МКБ-10: М51.1.
Особенности течения заболевания.
Больная поступила в отделение с жалобами на поясничную боль с выраженной иррадиацией в левую ногу по заднебоковой поверхности, онемение и слабость в левых голени и стопе, ограничение нормальной ходьбы. Анамнез заболевания: больной себя считает длительно. Оперирована по поводу грыжи диска L5-S1 слева 6 лет назад. Ухудшение с начала 2014 г., когда стали нарастать вышеуказанные жалобы. Лечилась консервативно практически без эффекта. 24.09.14 выполнено МРТ поясничного отдела, которое выявило полидископатию, грыжи дисков на уровне L3-L4, L4-L5 и L5-S1 слева с компрессией корешков и дурального мешка. Госпитализирована в отделение нейрохирургии РКБ ФГУ ЮОМЦ ФМБА России для операции.
Неврологический статус при поступлении: общее состояние удовлетворительное, в сознании, адекватен. Общемозговые и менингеальные симптомы не определяются. Глазодвижения в полном объеме, зрачки правильной формы D=S, реакция на свет адекватная с обеих сторон. Активные движения, сила и тонус в руках адекватные. Сухожильные рефлексы с рук живые D=S. Поясничный лордоз сглажен. Отмечается болезненность в паравертебральных точках больше слева с выраженной иррадиацией в левую ногу по заднебоковой поверхности. Коленные рефлексы симметричные S=D, ахилловы – угнетены с обеих сторон. Симптом Ласега слева положителен при 55, справа – с угла 80 градусов. Отмечается гипестезия в зоне иннервации дерматомов L5 и S1 слева. Болевой синдром стойкий выраженный корешкового типа L5-S1 слева. Тазовые функции контролирует. Умеренное ограничение функции ходьбы.
Данные рентген-, СКТ и МРТ-исследования больной до операции:
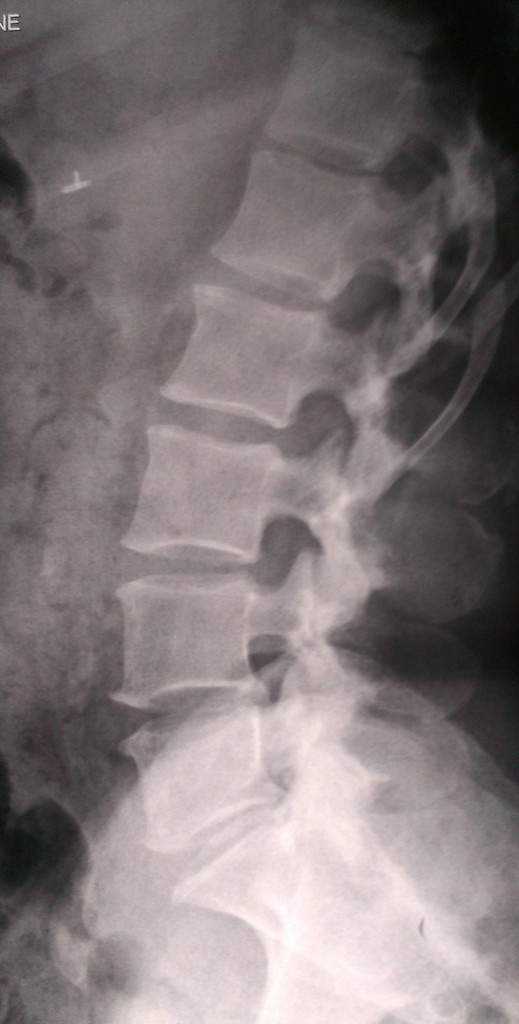
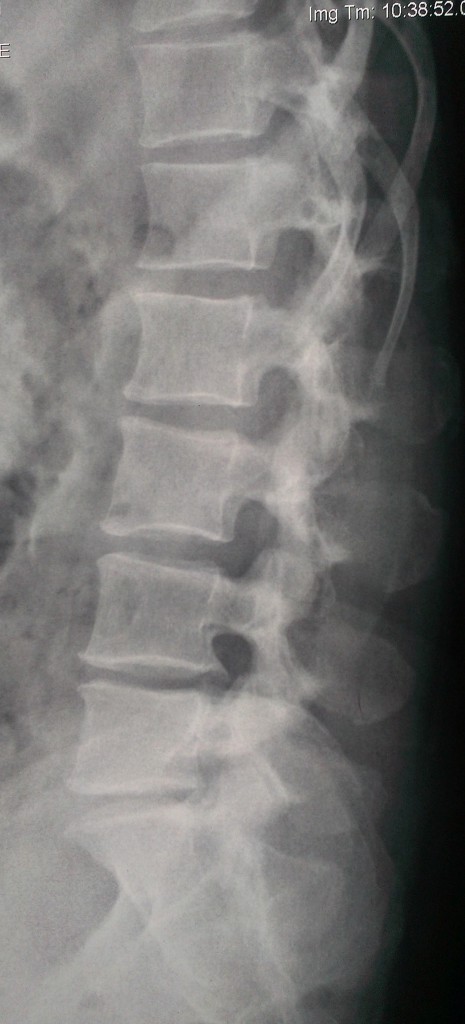
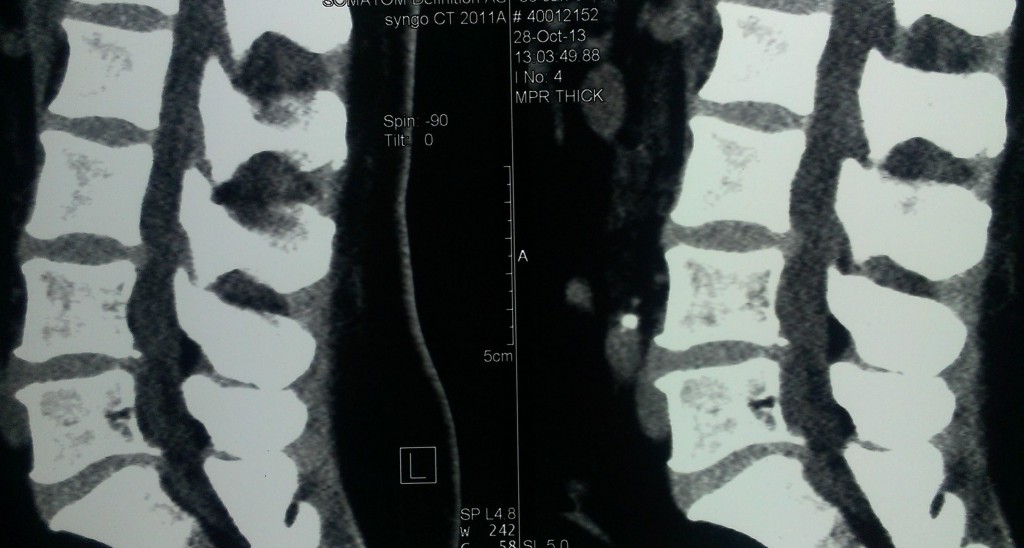
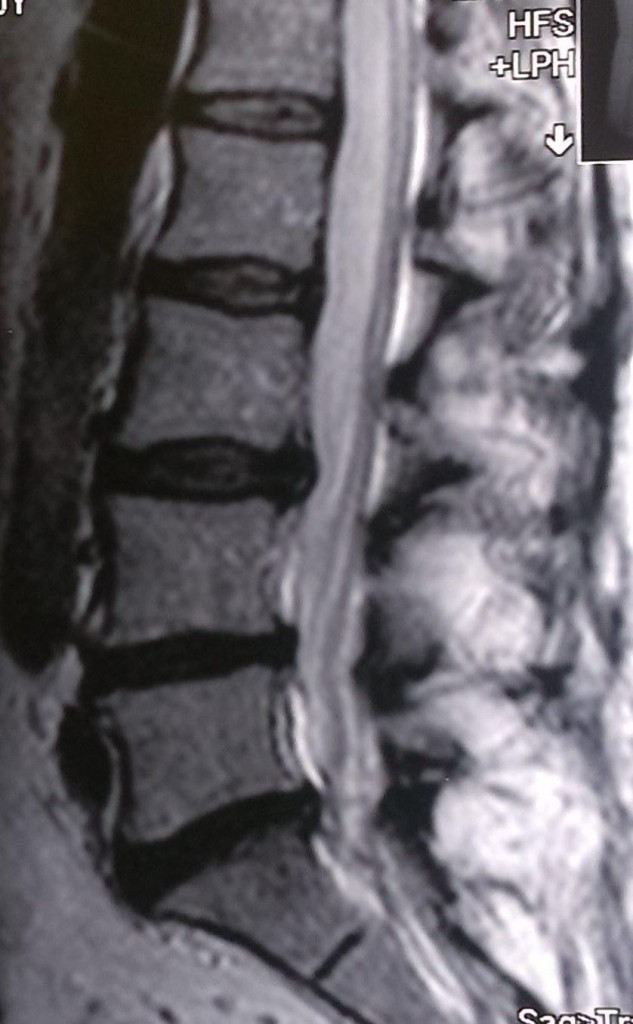
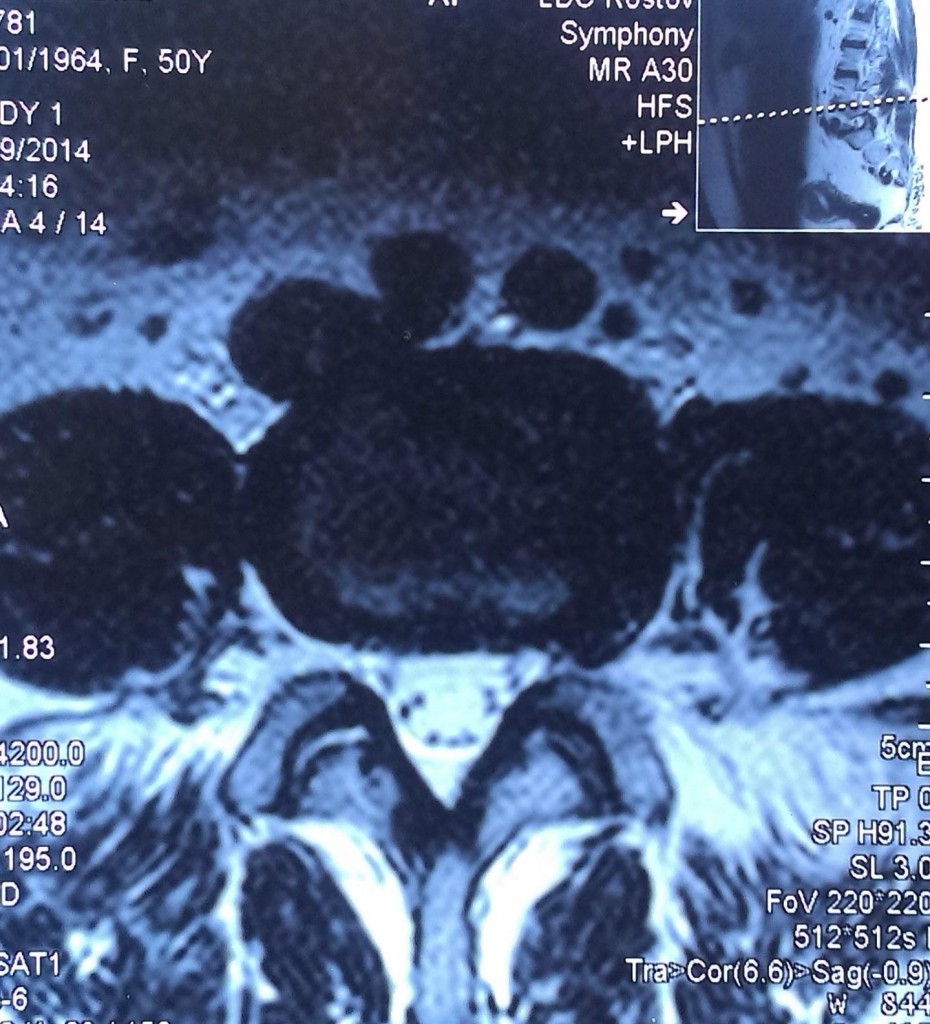
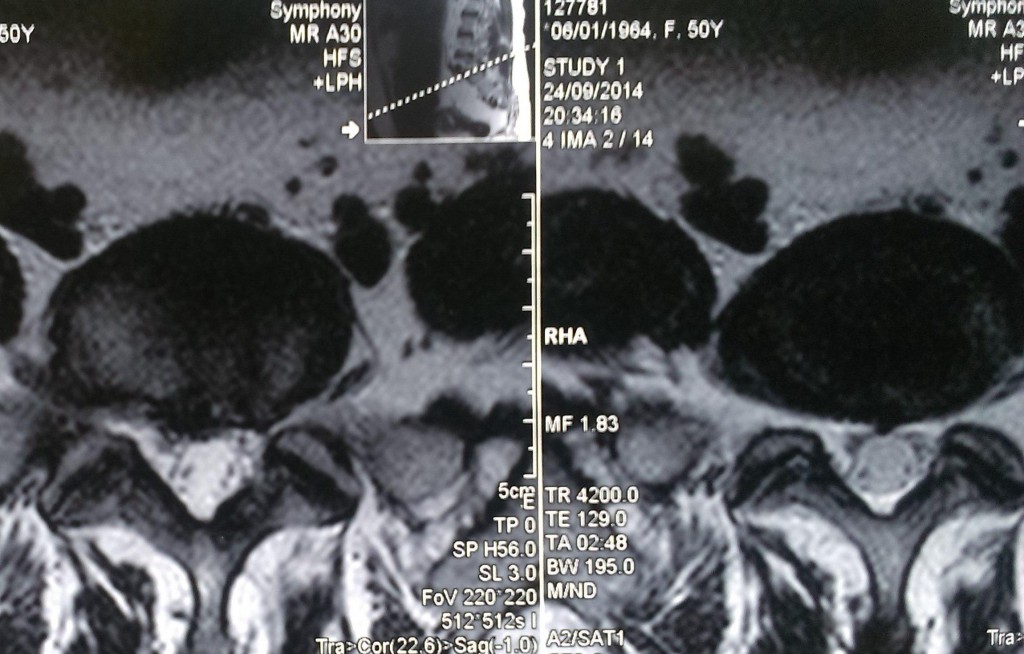
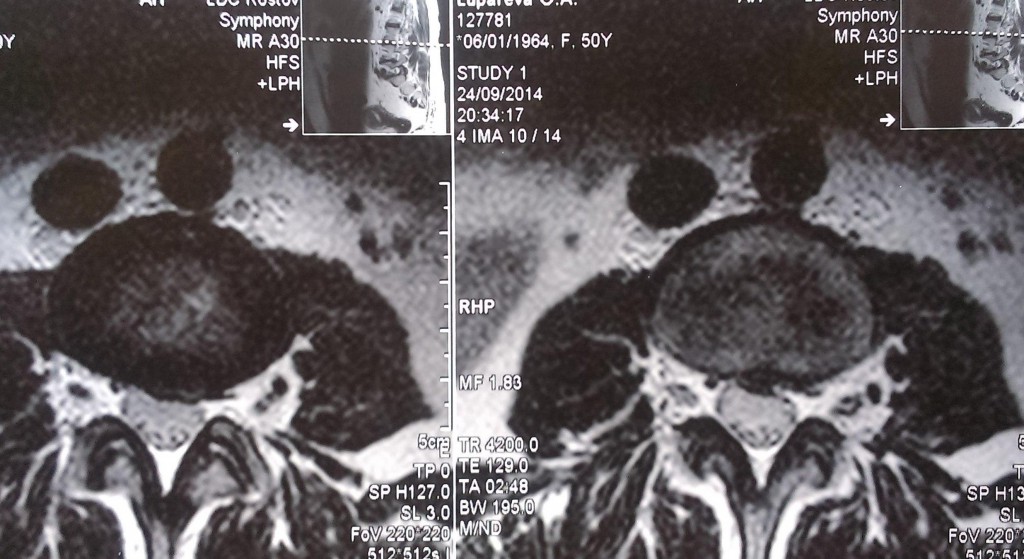
Пациенке в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: Задняя срединная люмботомия L3-S1, гемиламинэктомия L5 слева, фасетэктомия L4-L5 и L5-S1 слева, менигорадикулолиз с удалением рубцов, устранение крайне выраженного комбинированного дегенеративного стеноза ПСМК на уровне L4-S1 слева, декомпрессия дурального мешка и корешков L4, L5, S1 слева, задняя стабилизация поясничного отдела позвоночника L3-S1 динамической восьмивинтовой транспедикулярной системой.
Оперировали – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич и руководитель нейрохирургического отделения №3 ККБ г. Краснодар, врач-вертебролог высшей категории, кандидат медицинских наук Басанкин Игорь Вадимович.
Особенность данного случая состоит в том, что:
- во-первых, выбран именно данный метод операции, так как в данном случае был высокий риск того, что микрохирургическая декомпрессия с устранением сужения канала на уровне L4-S1 слева спровоцирует нестабильность позвоночника на более высоких уровнях.
- во-вторых, при данной операции не выполнялось удаления дисков, так как диски были очень твердые кальцинированные без явных выпавших фрагментов дисков, поэтому было принято решение не повреждать диски с целью сохранения какого-никакого, но естественного амортизатора позвоночника.
- в-третьих, выполнив хорошую декомпрессию с освобождением сдавленных корешков L4, L5 и S1 слева и сохранив межпозвоночные диски, принято решение выполнить заднюю динамическую стабилизацию поясничного отдела позвоночника протяженной восьмивинтовой металлоконструкцией.
в-четвертых, восьмивинтовая металлоконструкция установлена по самой современной технологии с применением балок из специального металла с памятью формы, который изгибается одновременно с движениями позвоночника (кстати, уникальная российская разработка). Таким образом, конструкция получилась динамической, то есть полностью удалось сохранить естественные движения в позвоночнике и профилактировать таким образом дальнейшее разрушение дисков.
Ниже представлены послеоперационные рентгеновские снимки:
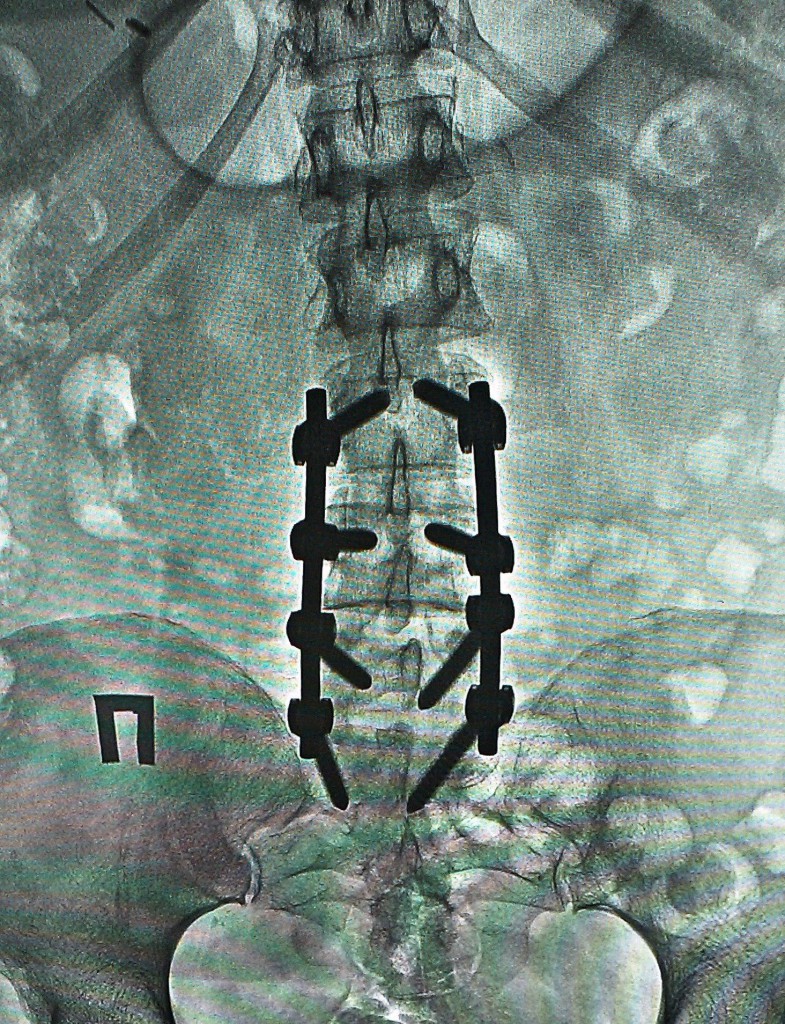
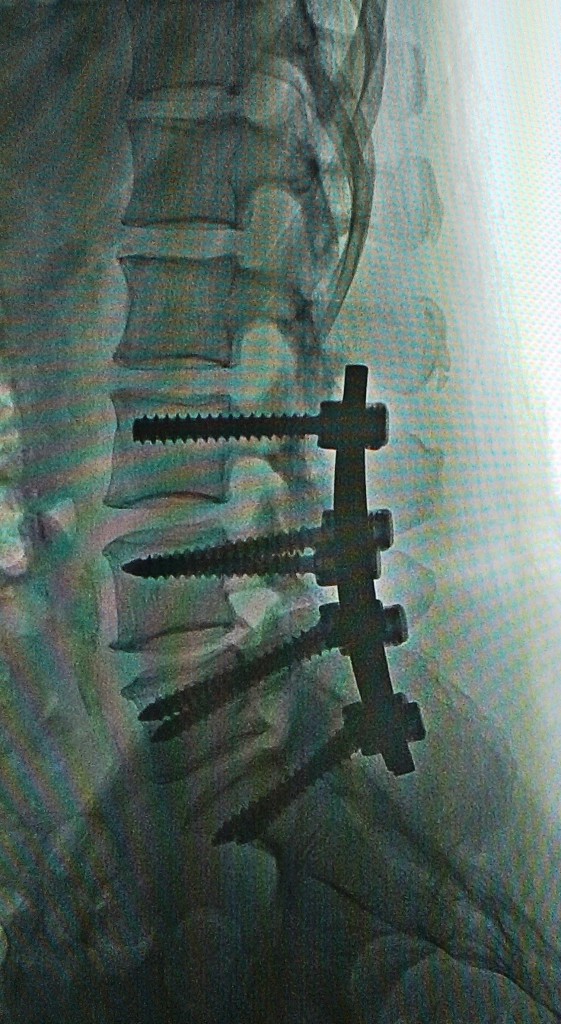
Течение послеоперационного периода гладкое, без осложнений.
Больная выписана из отделения на 12-е сутки после операции в удовлетворительном состоянии с регрессом болей, полным восстановлением функции нормальной ходьбы.
Больной М., 47 лет, житель Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Остеохондроз пояснично-крестцового отдела позвоночника. Рецидив грыжи диска L4-L5 слева. Рубцово-спаечный эпидурит. Радикулопатия L5 слева. Стеноз позвоночного канала на уровне L4-L5. Стойкий выраженный рецидивный болевой корешковый синдром L5 слева. Нарушение статики и динамики позвоночного столба. Значительное нарушение функции ходьбы. МКБ-10: М51.1.
Особенности течения заболевания.
Был оперирован впервые в 2013 году по поводу секвестрированной грыжи диска L4-L5 слева. Спустя 1 год после операции на фоне длительных поездок (пациент водитель-дальнобойщик) возник рецидив грыжи диска, подтвержденный данными МРТ-исследования. Госпитализирован в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватен. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в руках – норма. Снижение силы в левой стопе до 4 баллов. Сухожильные рефлексы с рук и ног D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на пояснице, больше слева. Дефанс паравертебральных мышц поясничного отдела с обеих сторон, больше слева. Значительное ограничение активных движений в поясничном отделе. Симптом Ласега резко положительный слева. Стойкий выраженный болевой корешковый синдром. Гипестезия в зоне иннервации дерматома L5 слева. Значительное нарушение функции ходьбы. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные рентген- и МРТ-исследования больного до операции:
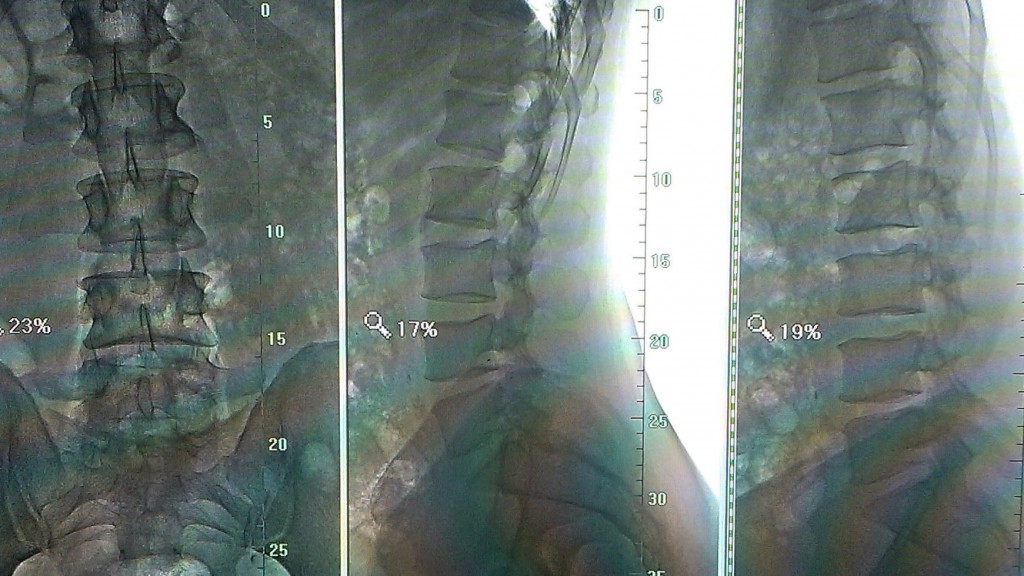
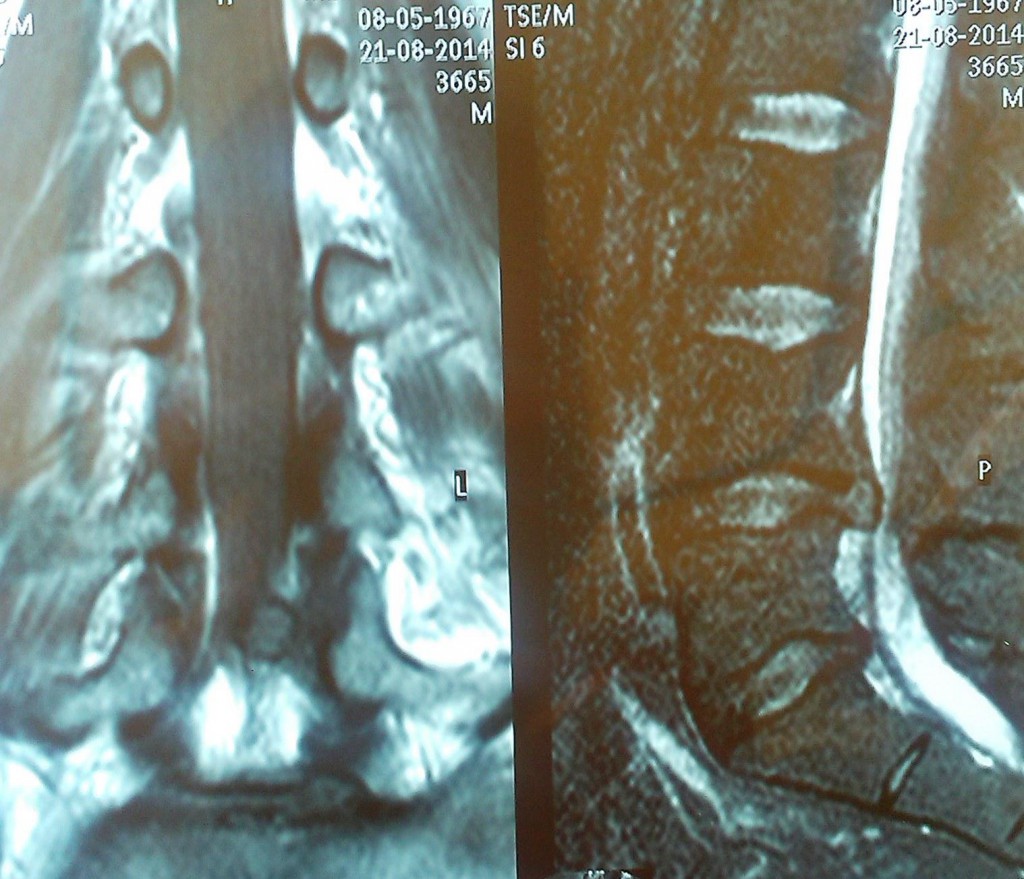
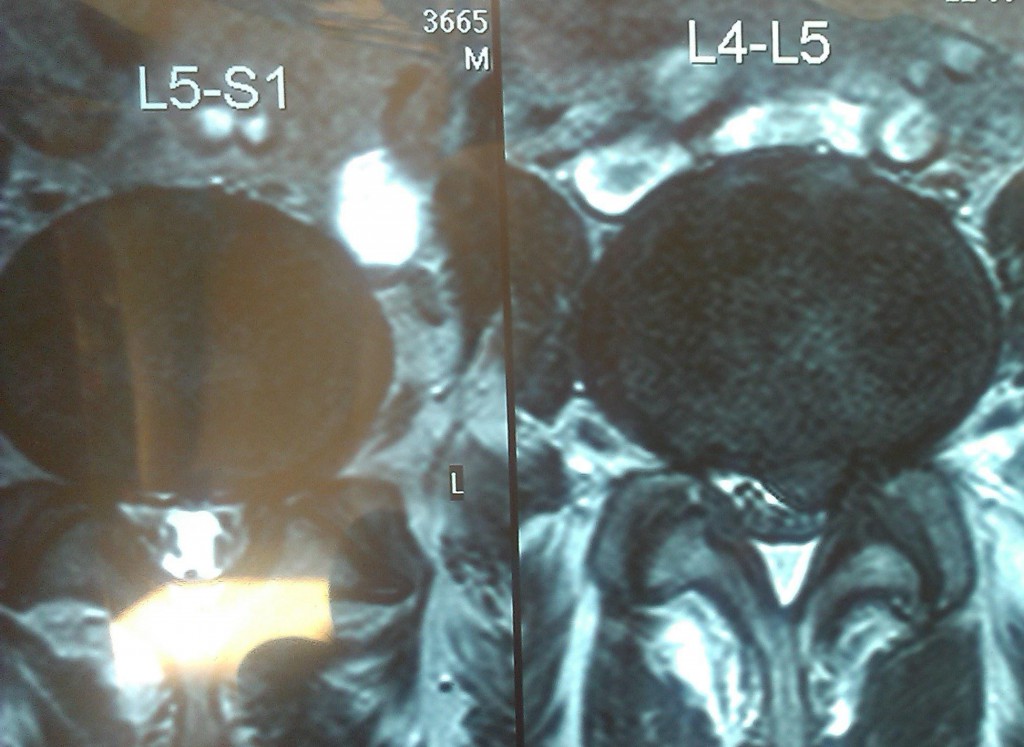
Пациенту в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: Задняя срединная люмботомия L3-S1, фасетэктомия L4-L5 слева, менигорадикулолиз с удалением рубцов, дискэктомия L4-L5, устранение комбинированного дегенеративного стеноза ПСМК на уровне L4-L5, декомпрессия дурального мешка и корешка L5 слева, межтеловой спондилодез L4-L5 кейджем Capstone Peek 14х32 мм, задняя стабилизация сегмента L4-L5 четырехвинтовой транспедикулярной системой Medtronic (TLIF L4-L5 слева).
Оперировали – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич и руководитель нейрохирургического отделения №3 ККБ г. Краснодар, врач-вертебролог высшей категории, кандидат медицинских наук Басанкин Игорь Вадимович.
Особенность данного случая состоит в том, что:
- во-первых, выбран именно данный метод операции, так как повторное микрохирургическое удаление рецидива грыжи в условиях минидоступа и обилия рубцов, имело большой риск повреждения нервных корешков,
- во-вторых, если бы даже была успешна выполнена повторная микрохирургическая операция, то риск повторного рецидива был бы также весьма высоким, так как адекватного удаления большей части поврежденного диска не было бы достигнуто,
- в-третьих, примененный нами у данного пациента оперативный подход, который называется в мировой литературе TLIF (Transforaminal Lumbar Interbody Fusion – трансфораменальный поясничный межтеловой спондилодез), позволил реализовать цели декомпрессии сдавленного нервного корешка, полного удаления поврежденного диска, замены диска и межтеловой стабилизации специальным кейджем и надежной задней стабилизации больного сегмента поясничного отдела позвоночника.
Ниже представлены послеоперационные рентгеновские снимки:
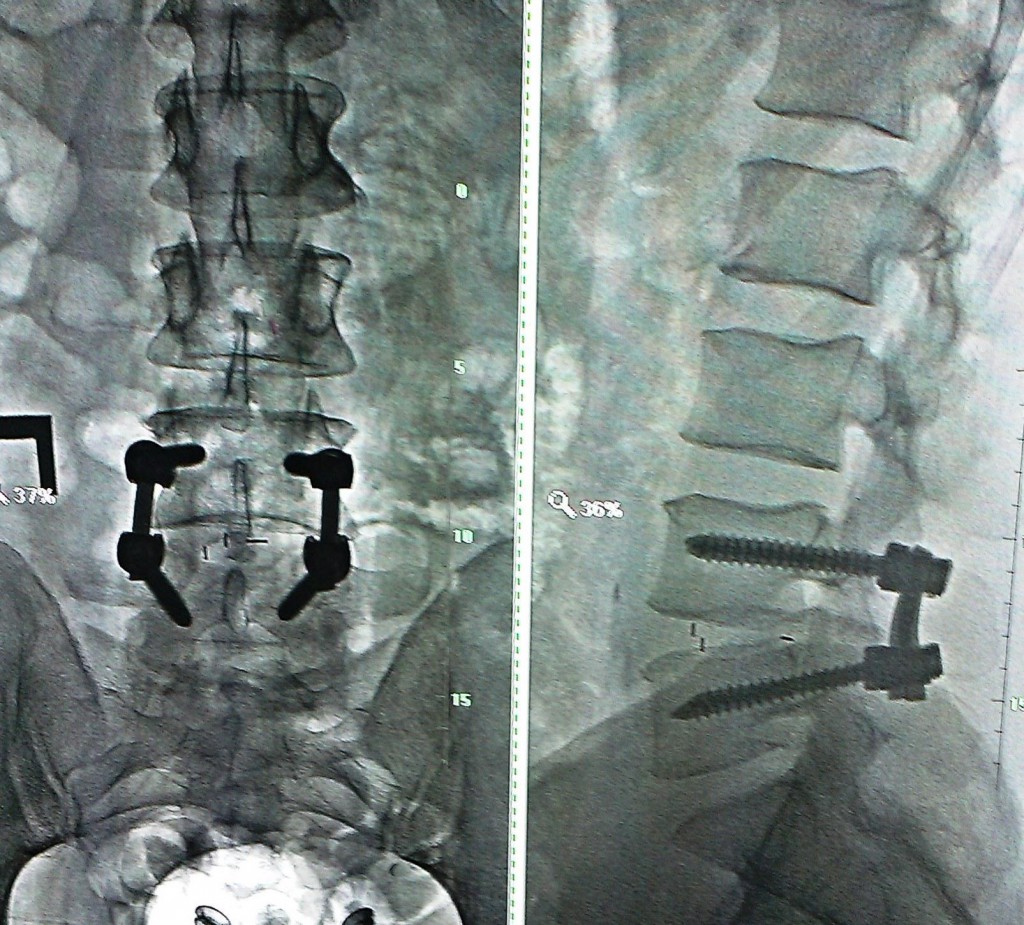
Течение послеоперационного периода гладкое, без осложнений. Больной выписан из отделения на 10-е сутки после операции в удовлетворительном состоянии с существенным регрессом болей, полным восстановлением функции нормальной ходьбы.
Таким образом, несмотря на то, что декомпрессивно-стабилизирующие операции на поясничном отделе позвоночника относятся к так называемой «большой» спинальной хирургии и выполняются тогда, когда невозможно или противопоказано выполнять минимально инвазивные операции, они имеют ряд существенных преимуществ: результаты данных операций весьма положительные и надежные, переносятся эти операции больными очень неплохо, активизация пациентов после данных операций производится на 2 сутки, период послеоперационной реабилитации достаточно короткий.
